 Kontakt z nami
Kontakt z nami
|
Biuro Naukowo-Techniczne SIGMA |
Listeria monocytogenes
Sprawdzenia/ wzorcowania cieplarek, chłodziarek, autoklawów laboratoryjnych, pozostałych urządzeń termostatycznych w skali laboratoryjnej

Forma świadczenia usługi: PRACA NA MIEJSCU U KLIENTA, PRACA ZDALNA
Hygienic Design cz.2 – Media oraz systemy pomocnicze w higienicznych procesach produkcyjnych (powietrze w obszarach produkcyjnych, sprężone powietrze, woda, para)

Forma szkolenia: ZDALNE NA ZAMÓWIENIE (TRENER ONLINE) DLA GRUPY PRACOWNIKÓW
Hygienic Design cz.1 – Higiena budowy i czyszczenie urządzeń produkcyjnych wchodzących w bezpośredni kontakt z produktem

Forma szkolenia: ZDALNE NA ZAMÓWIENIE (TRENER ONLINE) DLA GRUPY PRACOWNIKÓW
Szkolenie: Pasteryzacja i sterylizacja wyrobów w opakowaniu

Forma szkolenia: NA MIEJSCU W PAŃSTWA FIRMIE lub ZDALNIE NA ZAMÓWIENIE (TRENER ONLINE)
Mapowanie temperatury w autoklawie – wyznaczanie najzimniejszego punktu w autoklawie, badanie rozkładu temperatur w autoklawie [autoklawy spożywcze/przemysłowe]
![Mapowanie temperatury w autoklawie – wyznaczanie najzimniejszego punktu w autoklawie, badanie rozkładu temperatur w autoklawie [autoklawy spożywcze/przemysłowe]](/environment/cache/images/productGfx_475_300_300/mapowanie-autoklawu.jpg?overlay=1)
Forma świadczenia usługi: PRACA NA MIEJSCU U KLIENTA, PRACA ZDALNA
Badania mikrobiologiczne sprężonego powietrza

Forma świadczenia usługi: POMIAR NA MIEJSCU U KLIENTA
Ciśnienie w autoklawie: Pomiar różnicy ciśnienia między wnętrzem opakowania a komorą autoklawu, ustalanie profilu ciśnienia w trakcie procesu termicznego, zapobieganie uszkodzeniom opakowań w autoklawie
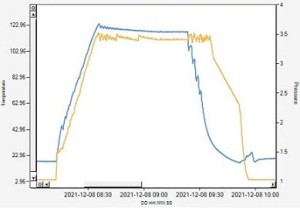
Forma świadczenia usługi: PRACA NA MIEJSCU U KLIENTA, PRACA ZDALNA
Kalibracja czujników temperatury, termometrów, pętli pomiaru temperatury
Forma świadczenia usługi: POMIARY NA MIEJSCU U KLIENTA, POMIARY W LABORATORIUM
Kalibracja (wzorcowanie) czujników ciśnienia, manometrów, pętli pomiaru ciśnienia

Forma świadczenia usługi: POMIARY NA MIEJSCU U KLIENTA, POMIARY W LABORATORIUM
Listeria monocytogenes
Listeria monocytogenes jest ważnym patogenem przenoszonym przez żywność. Listerioza jest rzadką, ale poważną chorobą o wysokim wskaźniku śmiertelności. Listeria monocytogenes jest szeroko rozpowszechniona w środowisku i występuje w prawie wszystkich surowych produktach rolnych. Listeria monocytogenes jest łatwo izolowana od ludzi, zwierząt domowych i dzikich, środowisk przetwarzania żywności, a także mięsa, drobiu, warzyw, nabiału i produktów rybnych. Jest zdolna do wzrostu w temperaturach chłodniczych oraz w warunkach stosunkowo wysokiego zasolenia i niskiego pH. Typowe procesy pasteryzacji są wystarczające do zniszczenia L. monocytogenes. Produkty, w których L. monocytogenes stanowi realne zagrożenie, powinny być zaprojektowane tak, aby zapewnić, że poziom L. monocytogenes jest zawsze poniżej 100 jtk/g w punkcie konsumpcji. Jednak w niektórych krajach ustawodawstwo narzuca niższe poziomy, np. zerową tolerancję. W takich przypadkach muszą być spełnione bardziej rygorystyczne limity regulacyjne.
Listeria monocytogenes stanowi istotne zagrożenie dla wielu produktów spożywczych, np. gotowych do spożycia produktów schłodzonych, lodów i niektórych produktów mrożonych. Listeria monocytogenes jest powszechnie uznawana za ważny patogen przenoszony przez żywność. Wykazano, że szeroki zakres produktów spożywczych jest powiązany zarówno z ogniskami, jak i sporadycznymi przypadkami listeriozy. Listeria monocytogenes jest szeroko rozpowszechniona w środowisku i występuje w niewielkich ilościach w prawie wszystkich surowych produktach rolnych. Jest łatwo izolowana od ludzi, zwierząt domowych i dzikich, środowisk przetwarzania żywności, a także z szerokiej gamy produktów spożywczych, w tym mięsa, drobiu, warzyw, nabiału i produktów rybnych. Zdolność L. monocytogenes do wzrostu w temperaturach chłodniczych w połączeniu z występowaniem patogenu w surowej i przetworzonej żywności oraz w środowisku sprawia, że bakteria ta stanowi poważne zagrożenie dla przemysłu spożywczego.
Komercyjne procedury pasteryzacji są wystarczające do zniszczenia L. monocytogenes. Zanieczyszczenie może jednak wystąpić po pasteryzacji. Listeria monocytogenes jest szczególnie trudnym organizmem do kontrolowania w środowiskach przetwarzania żywności. Podobnie jak inne mikroorganizmy, Listeria może przylegać do powierzchni mających kontakt z żywnością i tworzyć biofilmy, które chronią ją przed środkami przeciwdrobnoustrojowymi; chłodzone i mrożone zakłady spożywcze mogą zapewniać wilgotne środowisko, które umożliwia przetrwanie i wzrost. Celem przemysłu spożywczego powinno być określenie, które produkty są zagrożone zanieczyszczeniem L. monocytogenes i zapewnienie, że projekt produktu jest taki, że organizm jest albo nieobecny, albo przynajmniej zawsze poniżej 100 jtk/g w punkcie konsumpcji. Należy pamiętać, że w niektórych krajach muszą być spełnione bardziej rygorystyczne limity wynikające z lokalnych przepisów.
Listeria monocytogenes to Gram-dodatnia, fakultatywnie beztlenowa, nietworząca przetrwalników bakteria w kształcie pałeczki. Pojedyncze komórki mają około 0,5 x 0,5-2um długości, są ruchliwe w temperaturze 25°C, ale nie są ruchliwe w temperaturze 35°C.
Listerioza - choroba u ludzi wywołana przez L. monocytogenes
Listerioza jest rzadką, ale poważną chorobą wywoływaną przez L. monocytogenes. Chociaż częstość występowania listeriozy u ludzi jest niska, śmiertelność wynosi średnio około 30%, wzrastając do około 40% u osób w wieku powyżej 60 lat. U osób z obniżoną odpornością śmiertelność może sięgać 75%. Większość przypadków listeriozy występuje sporadycznie, chociaż część tych sporadycznych przypadków może być nierozpoznanymi klastrami o wspólnym źródle. Wiadomo również, że istnieją zdrowi nosiciele.
Możliwe jest zwiększenie częstości występowania listeriozy wraz ze wzrostem liczby podatnych osób i grup wrażliwych w ciągu najbliższych dziesięcioleci. Listerioza występuje głównie w krajach uprzemysłowionych. Może to odzwierciedlać różne wzorce konsumpcji lub nawyki żywieniowe, różną podatność żywiciela lub brak urządzeń testujących lub programów nadzoru. Listerioza jest wywoływana przez zakażenie bakteriami L. monocytogenes. Charakteryzuje się szeregiem łagodnych do ciężkich zespołów, w tym bakteriemią, poważnym zakażeniem płodu u ciężarnych dorosłych, zakażeniami ogniskowymi i łagodnymi chorobami żołądkowo-jelitowymi.
Typowe objawy podobne do zatrucia pokarmowego (nudności/wymioty, biegunka, gorączka i ból głowy) mogą wystąpić po spożyciu żywności z wysokim poziomem L. monocytogenes.
Poważniejsze skutki występują, gdy organizm dostanie się do krwiobiegu, powodując posocznicę, oraz gdy organizm dostanie się do ośrodkowego układu nerwowego, powodując zapalenie opon mózgowo-rdzeniowych lub zapalenie opon mózgowo-rdzeniowych, z których wszystkie mogą być śmiertelne. U kobiet w ciąży zakażenie może wywołać chorobę grypopodobną, która może prowadzić do zakażenia in utero; może to spowodować śmierć płodu, spontaniczną aborcję lub urodzenie martwego dziecka, a noworodek może ulec uogólnionemu zakażeniu.
Kontakt skóry z L. monocytogenes może powodować miejscowe ropnie lub zmiany skórne. Ogniskowe zakażenia L. monocytogenes mogą również prowadzić do zapalenia stawów, zapalenia kości i szpiku, zapalenia otrzewnej i zapalenia pęcherzyka żółciowego.
Rodzaj Listeria obejmuje kilka gatunków, ale tylko L. monocytogenes wywołuje choroby u ludzi. Szczepy odpowiedzialne za główne epidemie należą do niewielkiej liczby dobrze zdefiniowanych i blisko spokrewnionych klonów. Listeria monocytogenes ma co najmniej 13 serotypów, z których trzy (4b, 1/2b, 1/2a) są odpowiedzialne za większość przypadków listeriozy u ludzi. Serotyp 4b jest najbardziej rozpowszechniony w Europie i Ameryce Północnej. Większość przypadków przenoszonych drogą pokarmową dotyczyła serotypu 4b, w przeciwieństwie do serotypów 1 i 2 najczęściej występujących w żywności, co wskazuje, że niektóre serotypy mogą być bardziej patogenne niż inne. Zaobserwowano znaczną niejednorodność w poziomach zjadliwości różnych szczepów L. monocytogenes, z których niektóre wykazują wysoką zjadliwość, podczas gdy inne niską lub rzadko żadną. Jednak wszystkie L. monocytogenes powinny być uważane za potencjalnie patogenne.
W mechanizmie chorobotwórczym L. monocytogenes pośredniczy osiem genów. Po internalizacji bakterie uciekają z wakuoli gospodarza (hemoliza) i dostają się do cytoplazmy, gdzie następuje szybki wzrost. Hemolizyna jest głównym czynnikiem wirulencji L. monocytogenes. Szczepy niehemolityczne są rzadkie i są awirulentne u eksperymentalnie zakażonych myszy. Wykazano, że wzrost w niskich temperaturach (~4°C) zwiększa zjadliwość L. monocytogenes.
Minimalna dawka zakaźna nie jest znana, ale uważa się, że zależy od matrycy żywnościowej, szczepu L. monocytogenes i statusu immunologicznego danej osoby. Ze względu na ciężkość choroby nie przeprowadzono badań żywieniowych na ludziach, dlatego dane dotyczące ludzi są ograniczone do ognisk choroby, kontroli przypadków i badań obserwacyjnych. Często trudno jest wskazać konkretne nośniki żywności, ponieważ większość przypadków listeriozy nie występuje podczas dobrze rozpoznanych ognisk choroby. Ponadto zakażenie powoduje zmienny, ale ogólnie wydłużony okres inkubacji, a próbki żywności spożywanej przez pacjentów są niedostępne. Ponadto rzadko znany jest status immunologiczny osób narażonych na zakażenie. W przypadku zdrowych osób dorosłych poziomy L. monocytogenes zgłaszane jako wywołujące listeriozę wahały się od 105-109 jtk/g. W przypadku grup ryzyka (nienarodzone lub nowonarodzone niemowlęta, osoby, których odporność została osłabiona z powodu wieku lub chorób, takich jak rak, przeszczep narządów, stosowanie kortykosteroidów lub AIDS, oraz kobiety w ciąży), poziomy L. monocytogenes w żywności, która wywołała listeriozę, były niższe i wynosiły <10-104 jtk/g. Na podstawie przeglądu dostępnych danych dotyczących epidemii Komisja Europejska stwierdziła, że obecność L. monocytogenes w żywności stanowi bardzo niskie ryzyko dla wszystkich grup ludności, gdy stężenie L. monocytogenes wynosi poniżej 100 jtk/g. Zawierają one zastrzeżenie, że nie można wykluczyć możliwości zakażenia niską liczbą L. monocytogenes, zwłaszcza wśród najbardziej podatnych grup ludności (młodych, starszych, ciężarnych, z obniżoną odpornością).
Badania nad wybuchem listeriozy wśród hospitalizowanych pacjentów po przeszczepie narządów w Finlandii, który był powiązany ze skażonym masłem, doprowadziły do powstania dwóch hipotez dotyczących zależności dawka-odpowiedź dla tej wysoce podatnej grupy osób. Pierwsza hipoteza zakładała, że listerioza została wywołana przez pojedynczą stosunkowo wysoką dawkę L. monocytogenes spożytą w jednym posiłku. Druga hipoteza zakładała, że przypadki były spowodowane długotrwałym codziennym spożywaniem masła zanieczyszczonego stosunkowo niskimi dawkami L. monocytogenes. Obecnie nie ma mocnych dowodów na poparcie hipotezy, że wielokrotne spożywanie żywności skażonej niskimi poziomami L. monocytogenes może powodować listeriozę.
Biorąc pod uwagę powszechny charakter L. monocytogenes i niską częstość występowania zgłaszanych chorób, sugeruje się, że minimalna dawka zakaźna dla zdrowych osób jest ogólnie wysoka. Istnieje coraz większa zgoda co do tego, że większość zdrowej populacji jest odporna na dawki rzędu 1000-10 000 komórek.
Okres inkubacji: Zmienny - zgłaszany jako kilka godzin (gdy poziomy są bardzo wysokie, np. >107 jtk/g) w przypadku typowych objawów przypominających zatrucie pokarmowe i od 1 do 90 dni w przypadku poważniejszych chorób, w zależności od liczby spożytych organizmów i stanu odporności gospodarza.
Nie wydaje się, aby występowała silna sezonowa zmienność przypadków listeriozy. W Stanach Zjednoczonych obserwuje się niewielki szczyt przypadków listeriozy u ludzi w późnych miesiącach letnich (od lipca do września). Jednak w Hiszpanii najwyższe poziomy L. monocytogenes w mleku stwierdzono od października do marca. Różnice te mogą odzwierciedlać różnice w metodach produkcji.
Listeria monocytogenes jest szeroko rozpowszechniona w środowisku, a ludzie mogą być narażeni na różne sposoby. Zanieczyszczona żywność jest uważana za ważne źródło. Inne drogi obejmują przenoszenie z człowieka na człowieka, np. z matki na płód przez łożysko lub podczas porodu. Jednak źródło zakażenia w niektórych przypadkach listeriozy u ludzi pozostaje nieznane ze względu na wszechobecność L. monocytogenes w środowisku.
Udokumentowano również przenoszenie L. monocytogenes z chorych zwierząt na ludzi. Ludzie mogą zostać zarażeni poprzez bezpośredni kontakt z chorymi zwierzętami lub zanieczyszczonymi odchodami chorych lub zdrowych zwierząt. Istnieją ograniczone dowody na to, że L. monocytogenes mogą przenosić się drogą powietrzną, być wdychane przez ludzi i powodować listeriozę.
Wskaźnik przenoszenia Listeria w ludzkich odchodach wynosi 1-10%; wyższy wskaźnik odnotowano w określonych grupach, takich jak pracownicy rzeźni. Nosicielstwo w kale niekoniecznie wskazuje na zakażenie. Chociaż teoretycznie jest to możliwe, nie ma dowodów na to, że zakażone bezobjawowe osoby przenoszące żywność spowodowały wybuch epidemii przenoszonej przez żywność.
Wczesna diagnoza i skuteczne leczenie antybiotykami (penicylina/ampicylina lub trimetoprimsulfametoksazol) są ważne, zwłaszcza w celu ochrony nienarodzonych dzieci.
Listerioza występuje u wielu różnych zwierząt, zarówno domowych, jak i dzikich. Najczęściej występuje u owiec i bydła, u których powoduje poronienia, posocznicę, zapalenie jelit, zapalenie opon mózgowo-rdzeniowych i zapalenie sutka, a organizm przenika do mleka. Choroba rzadziej występuje u świń i drobiu. Odsetek nosicieli wynosi 10-50% u bydła, drobiu i trzody chlewnej.
Listeria monocytogenes występuje w glebie, wodzie, ściekach, roślinach oraz u zwierząt domowych i dzikich. Uważa się, że stosowanie słabej kiszonki jako paszy jest ważnym źródłem Listeria u zwierząt domowych.
Listeria monocytogenes występuje również łatwo w środowiskach przetwarzania żywności, w tym w chłodniach, a jej wzrostowi sprzyja wysoka wilgotność i obecność składników odżywczych. Często wykrywa się ją w wilgotnych miejscach, takich jak odpływy podłogowe, skroplona/stagnująca woda, podłogi, pozostałości i sprzęt przetwórczy.
Listeria monocytogenes - źródła zanieczyszczenia żywności
Następujące surowce mogą być zanieczyszczone L. monocytogenes:
- Mleko i produkty mleczne (np. sery, masło)
- Mięso
- Drób
- Warzywa i owoce, zwłaszcza jeśli gleba była nawożona odchodami zwierzęcymi
- Ryby i owoce morza
- Suszone prasowane drożdże piekarskie
Listeria monocytogenes w środowisku przetwarzania żywności
Listeria może przylegać do szerokiej gamy materiałów powszechnie spotykanych w zakładach przetwórstwa spożywczego, w tym stali nierdzewnej, gumy i polimerów. Źródła potencjalnego zanieczyszczenia obejmują
- powierzchnie mające bezpośredni kontakt z produktem, w tym naczynia i sprzęt
- Powierzchnie niemające kontaktu z żywnością, np. półki, spód stołów, klamki drzwi, okapy wyciągowe, centrale wentylacyjne, rury napowietrzne itp.
- Podłogi, ściany, szczeliny, odpływy, źle utrzymane wanny i maty suszące.
Procedury czyszczenia wysokociśnieniowego mogą powodować rozprzestrzenianie się bakterii Listeria w aerozolu, co może prowadzić do ponownego skażenia powierzchni.
Chociaż listerioza przenoszona przez żywność występuje rzadko, jej potencjalna dotkliwość oznacza, że patogen ten musi być kontrolowany. Obecnie przyjmuje się, że całkowite wyeliminowanie Listerii ze środowiska fabrycznego może nie być możliwe, a zatem niektóre produkty spożywcze mogą być sporadycznie zanieczyszczone niską liczbą L. monocytogenes. Istotne jest, aby żywność ta była zaprojektowana w taki sposób, aby poziom L. monocytogenes nie przekraczał 100 jtk/g w punkcie konsumpcji, chyba że istnieją bardziej rygorystyczne limity regulacyjne. W takich przypadkach muszą być spełnione bardziej rygorystyczne limity regulacyjne.
Zdolność L. monocytogenes do wzrostu w niskich temperaturach wraz z jego zdolnością do kolonizacji środowisk fabrycznych, w szczególności obszarów wilgotnych/mokrych, umożliwiła organizmowi zanieczyszczenie produktów spożywczych i wykorzystanie schłodzonych i gotowych do spożycia produktów spożywczych, które mają minimalne poziomy konserwantów. Pobieranie wymazów środowiskowych (np. z kanalizacji) jest szczególnie skutecznym sposobem określenia, czy L. monocytogenes jest obecny w środowisku fabrycznym, a tym samym potencjalnym źródłem zanieczyszczenia.
Kontrola Listeria spp. w żywności zależy od czterech kluczowych czynników:
- Zapobieganie zanieczyszczeniu surowców lub wzrostowi w surowcach, jeśli jest obecny.
- Zniszczenie lub zmniejszenie jej ilości, jeśli jest obecna w surowcach.
- Zapobieganie ponownemu zanieczyszczeniu środowiska fabrycznego, sprzętu lub personelu po zastosowaniu etapu redukcji lub zniszczenia.
- Zapobieganie rozwojowi, jeśli występuje, w okresie przydatności do spożycia produktu końcowego.
Edukacja i szkolenia są ważne, aby wszyscy pracownicy rozumieli konsekwencje dla bezpieczeństwa wynikające z zanieczyszczenia po pasteryzacji i niewłaściwej pasteryzacji.
Wzrost, przeżywalność i dezaktywacja L. monocytogenes
Temperatura: Zakres wzrostu wynosi od -1,5°C do 45°C, z optymalną temperaturą 30°C - 37°C.
Proces termiczny: Listeria monocytogenes nie jest szczególnie odporna na ciepło - ogrzewanie w temperaturze 70°C przez 2 minuty (z wartością z wynoszącą 7,5 C°) zniszczy organizm, zmniejszając jego liczebność o co najmniej 6 log10. Jednak w pewnych warunkach, np. przy niskiej aktywności wody, organizm może być bardziej odporny na ciepło. Proces pasteryzacji HTST (71,7 ° C przez 15 s), który jest stosowany do pasteryzacji surowego mleka, jest również odpowiedni. Chociaż badania inaktywacji termicznej L. monocytogenes w mleku dały sprzeczne wyniki, Amerykańskie Centra Kontroli Chorób, Amerykańska Agencja ds. Żywności i Leków oraz Światowa Organizacja Zdrowia stwierdzają, że "pasteryzacja jest bezpiecznym procesem, który zmniejsza liczbę L. monocytogenes występujących w surowym mleku do poziomów, które nie stanowią znaczącego zagrożenia dla zdrowia ludzkiego".
Zamrażanie: Listeria monocytogenes może przetrwać zamrożenie w temperaturze -18°C w niekwaśnej żywności (np. lody, mielona wołowina, frankfurterki), ale ich liczba może spaść w kwaśnej żywności (np. zupa pomidorowa).
pH: Zakres wzrostu wynosi od pH 4,3 do 9,2, optymalne pH 7.
Chociaż L. monocytogenes jest w stanie rosnąć do pH 4,3 w idealnych warunkach, limit może nie być tak niski w żywności zawierającej kwasy organiczne. Jego wzrost w mleku serowym jest opóźniony, ale nie całkowicie zahamowany przez mlekowe kultury starterowe.
Aktywność wody: Wzrost może wystąpić przy minimalnym aw 0,90 (glicerol), 0,92 (NaCl) i 0,92-0,93 (sacharoza). Listeria monocytogenes jest dość tolerancyjna na wysokie poziomy soli, przeżywając przy 20% NaCl. Doniesiono również, że bakteria przetrwała co najmniej 132 dni w temperaturze 4°C w bulionie sojowym z tryptofanem zawierającym 25,5% NaCl. Listeria monocytogenes może przetrwać suszenie rozpyłowe mleka; komórki giną powoli wraz z upływem czasu (>4 log10 redukcji po 16 tygodniach przechowywania w temperaturze 25°C).
Konserwanty: Wykazano, że kilka konserwantów ma hamujący wpływ na wzrost L. monocytogenes w żywności lub pożywkach laboratoryjnych, w tym: benzoesan sodu, sorbinian potasu, sód, azotyn sodu i bakteriocyny, takie jak nizyna i pediocyna. Wykazano, że benzoesan sodu jest bardziej hamujący dla L. monocytogenes niż sorbinian potasu lub propionian sodu. Większość z tych konserwantów ma coraz silniejsze działanie hamujące w miarę obniżania pH, ale oznacza to, że mogą być skuteczne tylko w kwaśnej żywności.
Modyfikowana atmosfera: Listeria monocytogenes może rosnąć w warunkach tlenowych, mikroaerobowych i beztlenowych, z podobnym czasem generowania i w próżni.
Środki dezynfekujące: Listeria monocytogenes jest łatwo inaktywowana przez środki przeciwdrobnoustrojowe powszechnie stosowane w przemyśle spożywczym, np. podchloryn sodu, jod, nadtlenek i czwartorzędowe związki amoniowe. Podchloryn jest dezaktywowany przez materię organiczną, a odkażanie warzyw wymaga co najmniej 200 ppm chloru. Jednak w środowisku fabrycznym mikroorganizmy mogą przylegać do powierzchni w obecności materiału organicznego, rosnąć w biofilmie i rosnąć w niższych temperaturach. W takich warunkach organizm może być odporny na środki dezynfekujące, co podkreśla znaczenie skutecznych procedur czyszczenia. Listeria monocytogenes jest bardziej odporna na środki dezynfekujące w warunkach suchych niż wilgotnych.




